Атопический дерматит (эндогенная экзема) — это хронически рецидивирующее воспалительное заболевание кожи, которое сопровождается сильным зудом и высыпаниями. Атопический дерматит часто сопровождается другими аллергическими болезнями, например, бронхиальной астмой, аллергическим ринитом и конъюнктивитом, пищевой аллергией, ихтиозом. Что усугубляет течение атопического дерматита.
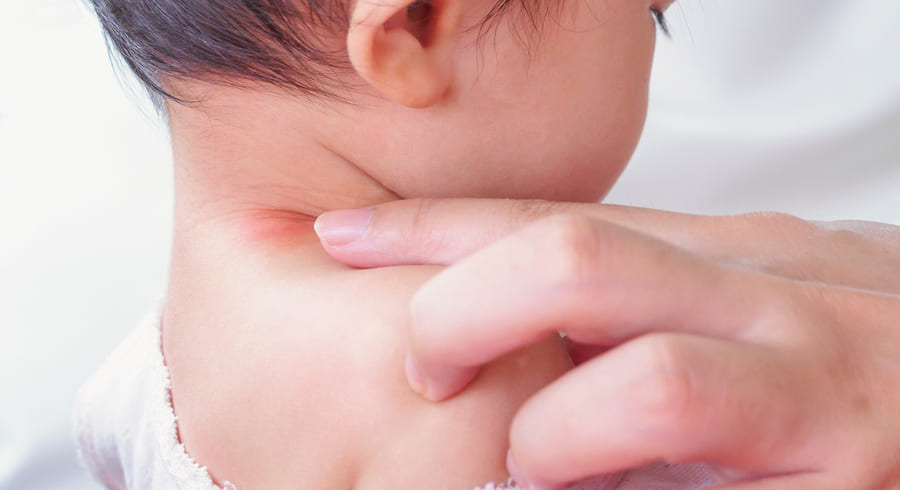
Атопический дерматит чаще наблюдается у детей, в том числе грудного возраста. Чаще всего это заболевание обусловлено генетически и, к сожалению, имеет хроническую форму.
Симптомы у детей и взрослых
Первый признак атопического дерматита и у детей, и у взрослых - сильный зуд. Кожа становится сухой, шелушится. Также могут появиться шелушащиеся пятнышки или трещинки за мочками ушей, заеды в уголках рта, шелушение верхних век.
Условно атопический дерматит можно разделить на:
-
- младенческий (с 7-8 недели жизни ребеночка);
-
- детский (с 1,5 года до подросткового возраста);
-
- взрослый (начинается с подросткового периода).
Диатез - атопический дерматит

«Атопический дерматит» - медицинское определение, многим более известное как диатез. Аллергическая реакция детского организма на пищевые продукты. Очень важно при первых симптомах начать лечение, чтобы болезнь не перешла в острую, а потом и в хроническую форму.
Важно помнить, что во время лечения нельзя расчесывать кожу. Это может привести еще и к грибковой инфекции. Также не исключено возникновение вирусной инфекции. На коже могут появиться пузырьки с жидкостью, может проявиться герпес (простуда на губах). При дерматите самое распространенное осложнение это грибковое поражение. У детей обычно страдает слизистая оболочка рта. У взрослых чаще грибок на ногтях, на волосистой поверхности кожи головы и на кожных складках.
Есть большая вероятность осложнений атопического дерматита бронхиальной астмой или аллергическим ринитом.
При малейших признаках (особенно у детей грудного возраста) нужно обращаться к специалисту медицинского центра. Только он может поставить диагноз и назначить индивидуальное лечение.
Основные принципы лечения атопического дерматита:
-
Устранение контакта с аллергеном. Соблюдать гипоаллергенную диету.
-
Использовать антигистаминные препараты, для уменьшения зуда.
-
Применять противовоспалительные средства.
-
Успокоительные препараты или травяные сборы (например, пион, валерьяна).
-
Если есть инфекция, использовать антибактериальные средства.
Можно ли купаться при атопическом дерматите
Существует мнение, что при дерматите купаться нельзя. Это не так, можно и нужно, но соблюдая определенные правила. Вода должна быть не хлорированной. То есть кипяченой или хорошо очищенной с помощью фильтра. Можно добавлять слабый раствор марганцовки или чистотела, можно (совсем немного) добавлять морскую соль:
- вода должна быть теплой, купаться около 20 минут;
- нельзя растирать кожу, значит не пользоваться мочалками;
- после купания кожу можно только промокнуть полотенцем, растирать нельзя.
Лечение при обострении дерматита сложнее и будет отличаться от лечения при обычном течении заболевания.

