Если у вас на коже появляются высыпания, отечность, волдыри, сопровождающиеся сильным зудом, вполне вероятно это крапивница. Токсико-аллергический дерматоз, при появлении первых симптомов которого, необходимо обратиться к врачу-аллергологу.
Крапивница у детей и взрослых - что это такое
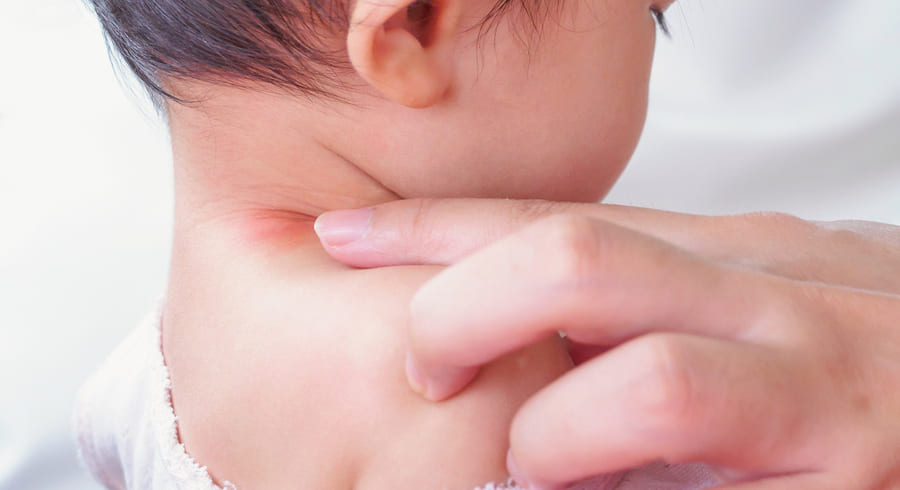
Крапивница возникает из-за высвобождения в тканях биологически активных веществ, таких как гистамин. Гистамин повышает проницаемость стенок капилляров, что приводит к избыточному скоплению жидкости в окружающих тканях и формированию пузырей на коже от нескольких миллиметров до нескольких сантиметров. Что в итоге вызывает воспаление, покраснение и сильный зуд.
Сама по себе крапивница не является заразным заболеванием, кроме случаев, когда причина крапивницы – инфекция.
Возбудители крапивницы
Возбудителями крапивницы могут быть различные факторы. Вот некоторые из них:
- - Еда. Употребление морепродуктов, шоколада, яиц, сыра, алкогольных напитков, орехов, томатов и другого.
-
- Лекарства. Препараты, содержащие йод, антибиотики, некоторые группы витаминов, инсулин.
-
- Косметика и моющие средства.
-
- Укусы насекомых. Слюна насекомых, жало пчел и ос.
-
- Вирусные инфекции.
-
- Реакция на тепло, холод, солнечный ожог.
-
- Наследственность.
-
- Нарушение ЖКТ.
-
- Гормональные нарушения.
-
- Инфекция.
-
- Паразиты.
Форма заболевания
По форме проявления крапивницы, можно выделить несколько групп:
-
- Локализованная;
-
- Генерализованная;
-
- Спонтанная: Острая; Хроническая;
-
- Спонтанная: Острая; Хроническая;
-
- Физическая: Холодовая; Солнечная; Механическая.
По течению аллергии так же выделяют два типа: хроническая и острая.
Первый тип - ххроническая крапивница. Характеризуется продолжительностью аллергической реакции, возможно с определенной периодичностью. Аллергическая крапивница встречается чаще и имеет особенность периодических обострений. В народе известна как спонтанная. Продолжается около шести недель.
Второй тип — острая аллергическая крапивница у взрослых. Обусловлена внезапным появлениям на руках, ногах, спине, шее. Причинами может стать защитная реакция организма на лекарственные препараты и пищевые аллергены. Аллергия дополнительно сопровождается болью в суставах. В период заболевания может возникнуть температура, озноб, боли в кишечнике. По времени обострение протекает в течение двух часов. Чаще от нее страдают подростки.
Физическая крапивница
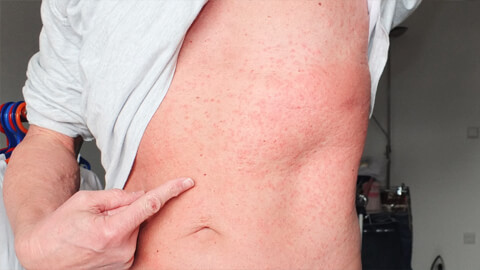
Если хроническая крапивница вызвана нарушениями в организме, физическая крапивница может возникнуть из-за воздействия окружающих факторов, таких как холод, тепло, физические нагрузки и давление.
Тепловая крапивница, или солнечная крапивница, связана с воздействием солнечных лучей и чаще проявляется у людей с проблемами печени и почек. Длительное нахождение на солнце может вызвать опасные симптомы, включая нарушение дыхания и шоковое состояние, особенно у женщин.
Холодовая аллергия сопровождается жжением и зудом, а также отеками в местах контакта с низкими температурами. Если не лечить этот вид крапивницы, могут возникнуть серьезные осложнения, такие как учащенное сердцебиение, одышка и боли в голове и животе.
Механическая крапивница у детей проявляется высыпаниями на коже, похожими на рубцы. Этот вид аллергии довольно распространен и имеет две формы у взрослых: замедленную и немедленную. Замедленная форма возникает после длительного давления на кожу, например, от тесной обуви, с проявлением реакции через два часа. Немедленная форма проявляется мгновенно в момент механического воздействия, с симптомами, существующими около двух часов.
Нервы
Нервы и стресс могут быть одними из факторов, способствующих появлению крапивницы. Существует связь между психическим состоянием человека и функционированием его иммунной системы, что может влиять на развитие аллергических реакций, включая крапивницу.
Когда человек подвергается стрессу, его организм может вырабатывать больше адреналина и других стрессовых гормонов. Эти гормоны могут воздействовать на иммунную систему, вызывая изменения в реакции организма на различные аллергены.
Кроме того, стресс может привести к изменениям в поведении, таким как недостаток сна, неправильное питание или увеличенное употребление алкоголя, что также может повысить риск возникновения аллергических проявлений.
Лечение крапивницы
Лечение крапивницы может включать очищение кишечника и диету, но иногда это недостаточно. В клинике "Бене Вобис" в Новосибирске применяется эффективный метод - аутолимфоцитотерапия. Эта технология включает введение под кожу пациента собственных иммунных клеток. Специалист берет кровь, выделяет здоровые клетки и вводит их еженедельно по рекомендации врача. Курс лечения определяется аллергологом-иммунологом и может составлять до четырех недель.
Этот метод приводит к улучшению состояния пациента уже через несколько дней. Важно отметить, что при выявлении наследственной предрасположенности к крапивнице или наличии онкологических заболеваний этот метод не рекомендуется.

